Miocardiopatía Hipertrófica
Medically reviewed by Drugs.com. Last updated on Aug 4, 2025.
LO QUE NECESITA SABER:
¿Qué es la miocardiopatía hipertrófica (MH)?
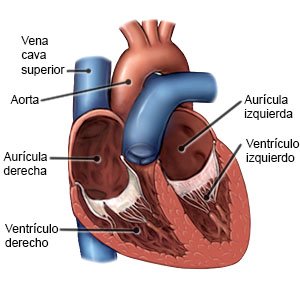
La miocardiopatía hipertrófica es una enfermedad que hace que las células del músculo cardíaco se agranden. A medida que las células se agrandan, hacen que las paredes de los ventrículos se vuelvan gruesas y rígidas. Los ventrículos son las 2 cámaras inferiores de su corazón. Estos bombean la sangre a sus pulmones y el resto de su cuerpo. Cuando los ventrículos están gruesos o rígidos, su corazón no puede llenarse con suficiente sangre. Esto disminuye el suministro de sangre y oxígeno al resto de su cuerpo. La miocardiopatía hipertrófica suele ser hereditaria, pero puede desarrollarse con el tiempo. La presión arterial alta, la enfermedad de la tiroides o la diabetes aumentan el riesgo de padecer miocardiopatía hipertrófica.
 |
¿Cuáles son los signos y síntomas de la miocardiopatía hipertrófica?
Es posible que no presente ningún signo ni síntoma o que tenga alguno de los siguientes:
- Dolor de pecho
- Falta de aliento, especialmente cuando hace ejercicios
- Mareos o desmayos
¿Cómo se diagnostica la miocardiopatía hipertrófica?
Su médico escuchará su corazón y sus pulmones. Es probable que el médico revise su abdomen, tobillos y pies para ver si tiene inflamación. Informe a su médico si usted sufre de otras afecciones médicas o si uno de sus familiares tiene enfermedad cardíaca. Es posible que usted necesite los siguientes exámenes:
- Un electrocardiograma (ECG o EKG) registra la actividad del corazón. Es probable que muestre latidos cardíacos anormales o signos de cambios en el músculo cardíaco.
- Una radiografía de tórax mostrará los ventrículos agrandados o una gran aurícula izquierda.
- Un ecocardiograma es un tipo de ultrasonido. Se usan ondas sonoras para mostrar la estructura y función de su corazón.
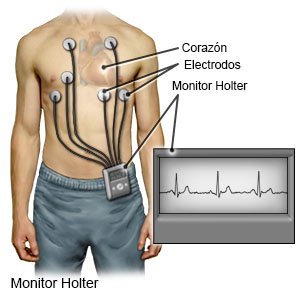
- Un monitor Holter registrará la actividad del corazón durante un período de tiempo prescrito por su médico. Es probable que los resultados muestren cambios en su ritmo cardíaco.
- Una resonancia magnética (RM) cardíaca puede mostrar el tamaño del corazón y el grosor de los ventrículos. También puede mostrar si usted tiene una acumulación de hierro en el corazón. Es posible que le administren un líquido de contraste para que las imágenes se aprecien mejor. Dígale al médico si usted alguna vez ha tenido una reacción alérgica al líquido de contraste. No entre a la sala donde se realiza la resonancia magnética con algo de metal. La máquina de resonancia magnética contiene un imán muy fuerte. El metal puede causar lesiones graves debido al imán. Dígale al médico si usted tiene algo de metal dentro de su cuerpo o por encima.
- Cateterismo cardíaco es un procedimiento usado para buscar o tratar un afección cardíaca. Se coloca un catéter en su brazo, cuello, o ingle y se lleva hasta su corazón. El líquido de contraste se inyecta en una arteria y se toman radiografías de su flujo sanguíneo. Informe a su médico si alguna vez ha tenido una reacción alérgica al medio de contraste.
- Una prueba de esfuerzo mostrará la respuesta de su corazón al ejercicio.
- Una prueba genética mostrará si heredó la miocardiopatía hipertrófica de sus padres. La prueba también puede mostrar el riesgo para cualquier niño que tenga o planee tener. Su médico puede darle más información sobre la prueba genética.
¿Cómo se trata la miocardiopatía hipertrófica?
El tratamiento depende de lo mucho que la miocardiopatía hipertrófica haya afectado su salud. El objetivo del tratamiento es suspender los problemas causados por su miocardiopatía hipertrófica y evitar que la enfermedad empeore. Es posible que usted necesite alguno de los siguientes:
- Los anticoagulantes ayudan a prevenir la formación de coágulos. Estos medicamentos incluyen la aspirina y warfarina. Tómese sus medicamentos exactamente como se lo indicaron. Infórmele a su médico si se olvida de tomar su medicamento o si toma demasiado. Los anticoagulantes pueden provocar que le salgan moretones o que sangre con más facilidad. Utilice un cepillo de dientes de cerdas suave y un rasurador eléctrico. Use un brazalete o collar de alerta médica que indica que usted toma un anticoagulante. Dígales a todos los médicos, incluido el odontólogo, que usted toma este medicamento.
- Un medicamento para el corazón ayuda a fortalecer y a regular los latidos cardíacos.
- Los medicamentos antihipertensivos ayudan a bajar su presión arterial. La presión controlada ayuda a proteger sus órganos como su corazón, pulmones, cerebro, y riñones. Tome el medicamento exactamente como indicado.
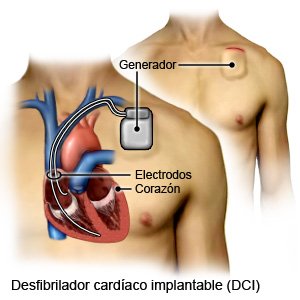
- Un desfibrilador cardioversor implantado (DCI) es un dispositivo pequeño que monitorea su frecuencia y ritmo cardíacos. Se coloca dentro de su pecho o abdomen. Un desfibrilador-cardioversor implantable puede dar descargas a su corazón para que empiece a latir de nuevo. También puede hacer que su corazón lata más rápido o más lento.
- Una cirugía a corazón abierto puede ser necesaria para extirpar parte del músculo engrosado que separa al ventrículo izquierdo del derecho. Podría ser necesario reparar o reemplazar una válvula del corazón para que pueda bombear suficiente sangre a su cuerpo. Las válvulas del corazón facilitan el flujo de sangre entre las cámaras de su corazón.
- La ablación del tabique es un procedimiento para encoger parte del músculo y aumentar la cantidad de sangre que el corazón puede bombear. Se usa un catéter cardíaco para inyectar una solución de alcohol en la parte engrosada de la pared cardíaca (tabique).
Related medications
Treatment options
The following list of medications are related to or used in the treatment of this condition.
¿Cómo puedo controlar la miocardiopatía hipertrófica?
- Controle cualquier otra afección médica. La diabetes y la hipertensión arterial que no se controlan aumentarán el riesgo de problemas cardíacos.
- Limite los líquidos. Consulte con su médico cuánto líquido debería beber por día. El riesgo de acumulación de líquidos e inflamación aumenta si ingiere demasiados líquidos. Su riesgo de deshidratación aumenta si no bebe suficiente líquido. Su corazón tiene que trabajar más si bebe demasiado o muy poco líquido.
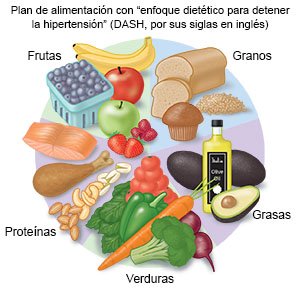
- Consuma alimentos saludables para el corazón. Los alimentos saludables para el corazón ayudan a reducir el riesgo de enfermedad cardíaca. El médico puede recomendar el plan de alimentación DASH. El plan DASH es bajo en sodio, azúcar procesada, grasas dañinas y grasas totales. Es alto en potasio, calcio y fibra. Estos se encuentran en las verduras, las frutas y los alimentos integrales. Coma una variedad de verduras y frutas frescas, congeladas o enlatadas. Coma verduras y frutas sin salsas cremosas o sal y azúcares añadidos. Usted puede obtener más fibra comiendo arroz integral en lugar de arroz blanco. La avena y los frijoles también son buenas fuentes de fibra. Coma grasas saludables, como mantequilla de maní, nueces, atún y aguacates.
- Evite las bebidas alcohólicas. El alcohol puede agravar los síntomas al aumentar el riesgo de deshidratación o de aumento de peso.
- Hable con su médico sobre la actividad física. Su médico le ayudará a hacer un plan. El plan puede incluir determinados ejercicios o actividades que deben evitarse. Informe a su médico sobre cualquier deporte o actividad vigorosa que realice. Su médico puede ayudarle a decidir si los beneficios de continuar superan los posibles riesgos.
- No fume. El tabaquismo debilita a su corazón y empeora la falta de aire y otros síntomas. Si usted fuma, nunca es demasiado tarde para dejar de hacerlo. Pida información a su médico si usted actualmente fuma y necesita ayuda para dejar de fumar. Los cigarrillos electrónicos o el tabaco sin humo igualmente contienen nicotina. Consulte con su odontólogo antes de utilizar estos productos.
Llame al número local de emergencias (911 en los Estados Unidos) o pídale a alguien que llame si:
- Tiene dolor en el pecho que podría empeorar cuando respira profundo o tose. En caso de que expectore sangre.
- Tiene sudor frío repentino, especialmente con molestia en el pecho o dificultad para respirar.
- Se siente muy aturdido o mareado, especialmente con malestar en el pecho o dificultad para respirar.
- Usted tiene dolor o malestar en la espalda, cuello, mandíbula, abdomen o uno o ambos brazos.
- Usted tiene un fuerte dolor de cabeza o pérdida de la visión.
- Usted tiene debilidad en un brazo o en una pierna.
- Usted está confundido o tiene dificultad para articular las palabras.
- Usted repentinamente tiene dificultad para respirar.
¿Cuándo debo buscar atención inmediata?
- Aumenta de peso sin razón aparente.
- Usted se siente débil o más cansado de lo habitual.
- Tiene más inflamación en las piernas, tobillos, pies o abdomen.
- Sus síntomas regresan o empeoran.
- Siente que el corazón le late más rápido de lo normal, o que el pecho revolotea o salta.
¿Cuándo debo llamar a mi médico?
- Usted orina menos de lo normal o no orina nada en absoluto.
- Usted tiene preguntas o inquietudes acerca de su condición o cuidado.
ACUERDOS SOBRE SU CUIDADO:
Usted tiene el derecho de ayudar a planear su cuidado. Aprenda todo lo que pueda sobre su condición y como darle tratamiento. Discuta sus opciones de tratamiento con sus médicos para decidir el cuidado que usted desea recibir. Usted siempre tiene el derecho de rechazar el tratamiento.Esta información es sólo para uso en educación. Su intención no es darle un consejo médico sobre enfermedades o tratamientos. Colsulte con su médico, enfermera o farmacéutico antes de seguir cualquier régimen médico para saber si es seguro y efectivo para usted.Learn more about Miocardiopatía Hipertrófica
Treatment options
Care guides
Further information
Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances.
