Diabetes Tipo 1: Control
Medically reviewed by Drugs.com. Last updated on Aug 4, 2025.
LO QUE NECESITA SABER:
¿Qué es la diabetes tipo 1?
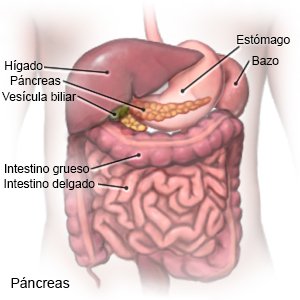
La diabetes tipo 1 es una enfermedad que afecta la manera en que su cuerpo produce insulina y usa la glucosa (azúcar). Cuando aumenta el nivel de azúcar en sangre, el páncreas debe producir más insulina. La insulina ayuda al cuerpo a extraer el azúcar de la sangre con el fin de usarla como fuente de energía. La diabetes tipo 1 se desarrolla debido a que el sistema inmunológico destruye las células del páncreas que producen la insulina. El páncreas no puede producir suficiente insulina, lo que causa que el nivel de azúcar en la sangre continúe elevándose. Antecedentes familiares de diabetes tipo 1 puede aumentar su riesgo. La diabetes tipo 1 se trata con insulina.
 |
¿Cuáles son los signos y síntomas de la diabetes tipo 1 no controlada?
- Más sed que lo normal
- Orinar a menudo
- Tener hambre la mayor parte del tiempo
- Pérdida de peso involuntaria
- Visión borrosa
¿Qué necesito para controlar la diabetes tipo 1?
El control de la diabetes de tipo 1 consiste en controlar los niveles de azúcar en sangre y prevenir las complicaciones de la diabetes. El control lo ayudará a sentirse bien y a disfrutar de sus actividades diarias. Sus médicos del equipo de cuidado de la diabetes pueden ayudarlo a hacer un plan para que el cuidado de la diabetes encaje en su horario. Su plan puede cambiar con el tiempo para adaptarse a sus necesidades y a las de su familia. Informe a su equipo de atención médica si tiene problemas para seguir alguna parte de su plan de atención médica.
¿Cuáles son las complicaciones de la diabetes tipo 1?
Los niveles altos de azúcar en la sangre pueden llegar a ser potencialmente mortales. Los niveles elevados de azúcar en la sangre a largo plazo pueden causar problemas como los siguientes:
- Afecciones cardíacas y vasculares, como ataque cardíaco, accidente cerebrovascular o estrechamiento de los vasos sanguíneos
- Daño renal que lleva a insuficiencia renal
- Neuropatía (daño nervioso), debilidad, dolor y entumecimiento, generalmente en manos y pies
- Daño ocular que lleva a la ceguera
- Condiciones de la piel y la boca, incluyendo infecciones y enfermedades de las encías
- Daño en el pie que puede llevar a la amputación
¿Cómo puedo controlar mis niveles de azúcar en la sangre?
- Revise su nivel de azúcar en la sangre según las indicaciones y según sea necesario. Se le dará información sobre cuándo y cómo comprobar su nivel de azúcar en la sangre. Su médico le ayudará a crear un rango de niveles de azúcar en la sangre. El objetivo es mantener el azúcar en la sangre dentro del rango para que no suba demasiado ni baje demasiado. Haga una lista de las veces que ha comprobado su nivel de azúcar en sangre y los resultados de los controles. Lleve la lista niño a todas sus citas posteriores.
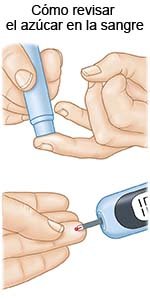
- Un glucómetro es un dispositivo que utiliza una tira reactiva para comprobar el nivel de azúcar en sangre. Se pone una pequeña gota de sangre de un dedo en la tira reactiva. La tira se introduce en el aparato. A continuación, el aparato calcula la cantidad de azúcar que hay en la sangre.
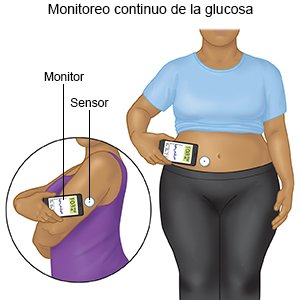
- Un monitor continuo de glucosa (MCG) usa un sensor para comprobar el nivel de azúcar en la sangre. El sensor se coloca en el abdomen o el brazo. Un transmisor en el sensor obtiene una medición del nivel de glucosa. Los datos del MCG pueden vincularse a una bomba de insulina. Los datos le ayudarán a usted y a su médico a ver cuánto tiempo se mantuvieron sus niveles de azúcar en sangre dentro del rango. Su médico puede recomendarle cambios en la alimentación, la actividad física o los medicamentos si sus niveles estaban a menudo por encima o por debajo del rango.
- Un glucómetro es un dispositivo que utiliza una tira reactiva para comprobar el nivel de azúcar en sangre. Se pone una pequeña gota de sangre de un dedo en la tira reactiva. La tira se introduce en el aparato. A continuación, el aparato calcula la cantidad de azúcar que hay en la sangre.
- Sepa qué hacer si el nivel de azúcar en su sangre es demasiado alto o demasiado bajo. Los niveles que permanecen demasiado altos o demasiado bajos pueden ser potencialmente mortales. Aprenda los signos o síntomas de niveles altos de azúcar en la sangre, como el aumento de la orina y la fatiga. Aprenda también los signos o síntomas de niveles bajos, como temblores, sudoración o irritabilidad. Siempre tenga tabletas de glucosa o gel de glucosa si los niveles son demasiado bajos.

- Use la insulina según las indicaciones. Usted necesitará insulina todos los días. Aprenderá cuánta insulina necesita y en qué momentos usarla. También se le enseñará a adaptar la cantidad de insulina a los niveles de azúcar en la sangre, la actividad y los carbohidratos. La insulina puede administrarse mediante una bomba o una pluma, o bien inyectarse. Usted y su equipo de atención decidirán cuál es el mejor método para usted:
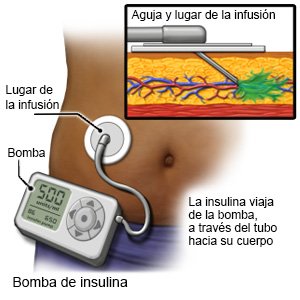
- Una bomba es un dispositivo médico portátil que administra insulina de forma continua. Una bomba de insulina previene la necesidad de inyecciones múltiples de insulina en un día.
- Una pluma es un dispositivo precargado con insulina. La mayoría de las plumas de insulina son desechables. La pluma se desecha una vez vacía o se utiliza durante un tiempo determinado. Algunas plumas tienen un cartucho de insulina intercambiable. En este caso, debe quedarse con la pluma y solo desechar el cartucho.
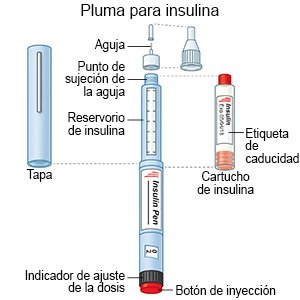
- Las inyecciones de insulina se administran con aguja y jeringa. A usted o a un familiar les enseñarán cómo cargar la jeringa y administrar la insulina en caso de que este sea el mejor método para usted. También se les enseñará cómo desechar las agujas y jeringas usadas.
- Una bomba es un dispositivo médico portátil que administra insulina de forma continua. Una bomba de insulina previene la necesidad de inyecciones múltiples de insulina en un día.
- Cuente sus carbohidratos, proteínas y grasas correctamente. Cada comida debe tener un equilibrio de carbohidratos, proteínas y grasas. Trabaje con su dietista para crear planes de comidas para que su nivel de azúcar en sangre se mantenga estable a lo largo del día.
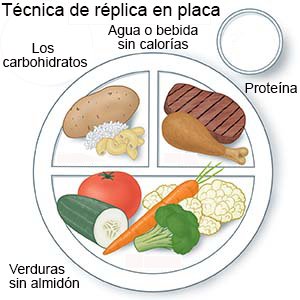
- Incluya alimentos ricos en fibra en sus planes de alimentación. La fibra ayuda a mejorar los niveles de azúcar en la sangre. La fibra también reduce el riesgo de padecer enfermedades cardíacas y otros problemas que puede causar la diabetes. Por ejemplo, los alimentos ricos en fibra verduras, pan integral y frijoles, como los frijoles pintos. Su dietista puede indicarle cuánta fibra debe consumir cada día.

- Conozca los riesgos si decide beber alcohol. El alcohol puede causar que sus niveles de azúcar en la sangre estén bajos si usa insulina. El alcohol puede causar niveles altos de azúcar en la sangre y aumento de peso si bebe demasiado. Una bebida de alcohol equivale a 12 onzas de cerveza, 5 onzas de vino o 1½ onzas de licor.
- Manténgase físicamente activo según las instrucciones. La actividad física ayuda a controlar el nivel de azúcar en sangre, a controlar el peso y a prevenir problemas renales y cardíacos. Su médico puede ayudarlo a crear un plan de actividades. El plan incluirá objetivos diarios y semanales de actividad física. Revise su nivel de azúcar en la sangre antes y después de hacer actividad física. Su equipo de cuidados le dirá cuál debe ser su nivel.
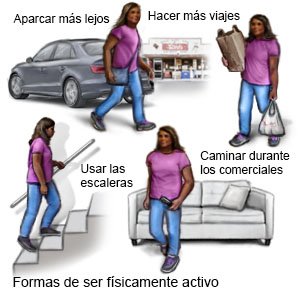

- Acuda a sus citas de seguimiento. Es posible que se lo envíe a diferentes tipos de médicos para comprobar las complicaciones de la diabetes. Los tipos de médicos incluyen especialistas en el corazón (cardiólogo), riñones (nefrólogo) y nervios (neurólogo). Las complicaciones de la diabetes pueden comenzar de 3 a 5 años después de su diagnóstico. Tendrá que revisarse los ojos cada año o si tiene problemas de visión.
¿Qué más puedo hacer para manejar mi diabetes tipo 1?
- Use identificación de alerta médica. Use un brazalete o collar de alerta médica o lleve consigo una tarjeta que indique que tiene diabetes. Pregúntele al médico del equipo de cuidado de la diabetes dónde puede conseguir estos productos.

- Hable con su médico si se siente estresado por el cuidado de la diabetes. A veces, encajar el cuidado de la diabetes en su vida puede provocar un aumento del estrés. El estrés puede hacer que no se cuide adecuadamente. Su médico puede ayudarlo con consejos sobre el autocuidado. El médico puede sugerirle que hable con un profesional de la salud mental. El profesional de la salud mental puede escuchar y ofrecer ayuda en cuestiones de autocuidado.
- No fume. La nicotina y otras sustancias químicas de los cigarrillos y los cigarros pueden dañar el pulmón y los vasos sanguíneos. También dificulta el control de la diabetes. Pida información a su médico si usted actualmente fuma y necesita ayuda para dejar de fumar. No use cigarrillos electrónicos o tabaco sin humo en vez de cigarrillos o para tratar de dejar de fumar. Todos estos aún contienen nicotina.
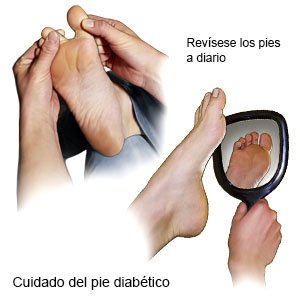
- Revise sus pies todos los días por cortadas, raspones, callos u otras heridas. Este pendiente de enrojecimiento e inflamación y de calor al tacto. Use zapatos que le calcen bien. Compruebe que no haya piedras u otros objetos dentro de sus zapatos que le podrían lastimar los pies. No camine descalzo ni use zapatos sin calcetines. Use calcetines de algodón para ayudar a mantener secos los pies.
- Pregunte sobre las vacunas que pudiera necesitar. Usted corre un mayor riesgo de presentar enfermedades graves si se contagia gripe, neumonía, COVID-19 o hepatitis. Pregunte a su médico si debe vacunarse para prevenir estas u otras enfermedades, y cuándo debe hacerlo.
- Hágase las pruebas de detección como se le indique. La diabetes tipo 1 aumenta el riesgo de padecer otras enfermedades autoinmunes. Hable con su médico acerca de la frecuencia con la que debe realizarse las pruebas de detección.
- Hable con su médico sobre los medicamentos para perder peso, si es necesario. Estos medicamentos no se utilizan para bajar el azúcar en sangre, pero su nivel puede disminuir debido a la pérdida de peso. Es posible que su médico le recomiende que continúe tomando el medicamento incluso después de terminar de perder el peso extra. Además de mantener un peso saludable, estos medicamentos pueden ayudar a proteger el corazón y los riñones.
Pídale a alguien que llame al número de emergencias local (911 en los Estados Unidos) si:
- No es posible despertarlo.
- Tiene signos de cetoacidosis diabética:
- confusión, fatiga
- vómitos
- latidos cardíacos rápidos
- aliento con olor a frutas
- sed extrema
- sequedad en la boca y la piel
- Tiene alguno de los siguientes signos de un ataque cardíaco:
- Estrujamiento, presión o tensión en su pecho
- Usted también podría presentar alguno de los siguientes:
- Malestar o dolor en su espalda, cuello, mandíbula, abdomen, o brazo
- Falta de aliento
- Náuseas o vómitos
- Desvanecimiento o sudor frío repentino
- Usted tiene alguno de los siguientes signos de derrame cerebral:
- Adormecimiento o caída de un lado de su cara
- Debilidad en un brazo o una pierna
- Confusión o debilidad para hablar
- Mareos o dolor de cabeza intenso, o pérdida de la visión.
¿Cuándo debo buscar atención inmediata?
- Su nivel de azúcar en sangre es superior a 240 mg/dL y no baja con el tratamiento.
- Tiene síntomas de un hipoglucemia, tales como dificultad para pensar, sudoración o latidos cardíacos fuertes.
¿Cuándo debo llamar al médico o al proveedor del equipo de cuidado de la diabetes?
- Tiene una llaga o una herida que no cicatrizan.
- Tiene un cambio en la cantidad de orina.
- Su piel está enrojecida, seca, caliente al tacto o inflamada.
- Usted tiene dificultad para controlar la diabetes o se siente ansioso o deprimido.
- Usted tiene preguntas o inquietudes acerca de su condición o cuidado.
ACUERDOS SOBRE SU CUIDADO:
Usted tiene el derecho de ayudar a planear su cuidado. Aprenda todo lo que pueda sobre su condición y como darle tratamiento. Discuta sus opciones de tratamiento con sus médicos para decidir el cuidado que usted desea recibir. Usted siempre tiene el derecho de rechazar el tratamiento.Esta información es sólo para uso en educación. Su intención no es darle un consejo médico sobre enfermedades o tratamientos. Colsulte con su médico, enfermera o farmacéutico antes de seguir cualquier régimen médico para saber si es seguro y efectivo para usted.Further information
Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances.
