Bronquiectasia En Niños
Medically reviewed by Drugs.com. Last updated on Aug 4, 2025.
LO QUE NECESITA SABER:
¿Qué es la bronquiectasia?
La bronquiectasia es una afección que hace que se acumule moco en las vías respiratorias del niño. Las infecciones respiratorias crónicas o la inflamación hacen que los bronquios se engrosen. Los bronquios son vías respiratorias grandes que ayudan a que el aire entre y salga de los pulmones del niño. Los pulmones producen mucosidad para atrapar y extraer los gérmenes y los agentes irritantes que entran por la respiración. La bronquiectasia evita que los pulmones del niño limpien el moco. Esto lleva a más infecciones e inflamación, y deja cicatrices en los pulmones.
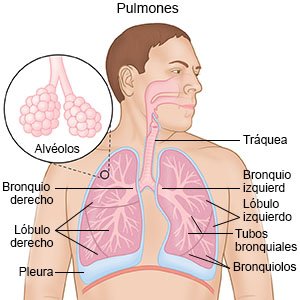 |
¿Qué aumenta el riesgo de que mi niño tenga bronquiectasia?
Su hijo puede tener bronquiectasia con o sin fibrosis quística. Cualquiera de lo siguiente podría aumentar el riesgo:
- Una afección con la que el niño nació y que hace que el moco sea difícil de eliminar, como la discinesia ciliar primaria
- Una infección respiratoria como el sarampión o la pertusis (tos ferina)
- Infecciones pulmonares como neumonía o inhalación de gases nocivos
- Una afección que causa inflamación, como alergias, artritis reumatoide (AR) o enfermedad intestinal inflamatoria (SII)
- Una obstrucción, por ejemplo comida que queda atascada en las vías respiratorias del niño.
- Reflujo gastroesofágico (RGE)
¿Cuáles son los signos y síntomas de la bronquiectasia?
Los períodos de signos y síntomas activos se denominan exacerbaciones.
- Tos crónica con moco que puede contener sangre
- Sibilancias o crepitación, falta de aliento o dificultad para respirar
- Mucosidad de los pulmones del niño con mal olor
- Debilidad y fatiga
- Dedos de las manos o los pies en palillo de tambor
- Dolor de pecho
¿Cómo se diagnostica la bronquiectasia?
El pediatra escuchará los pulmones mientras el niño respira. Le preguntará sobre otras enfermedades que el niño haya tenido y qué medicamentos toma. Infórmele al médico acerca de las vacunas que su hijo recibió, y si se omitió alguna dosis. Su hijo también podría necesitar cualquiera de los siguientes exámenes:
- Se recoge una muestra de esputo (moco) en una taza cuando el niño tose. Se envía la muestra al laboratorio para averiguar si el niño tiene una infección.
- Las imágenes tomadas por radiografía o tomografía computarizada se utilizan para revisar los pulmones y las vías respiratorias del niño. Es posible que a su niño le administren un líquido de contraste que sirve para se vean con mayor claridad en las imágenes. Informe al médico si su hijo alguna vez ha tenido una reacción alérgica al medio de contraste.
- Una broncoscopía se realiza para ver el interior de las vías respiratorias y de los pulmones del niño. Los médicos introducen un broncoscopio (tubo con una luz en el extremo) por la boca del niño hasta los pulmones. Puede que los médicos también tomen muestras de esputo, fluido o células de los pulmones del niño para analizarlas. Es posible que de este modo se descubra la causa o si tiene una infección.
- Los exámenes de la función pulmonar (EFP) ayudan a los médicos a determinar cómo usa el oxígeno el cuerpo del niño. El niño tendrá que respirar por una boquilla que está conectada a una máquina. La máquina medirá la cantidad de aire que el niño inhala y exhala a lo largo de un determinado período de tiempo. Estos exámenes ayudan a que sus médicos decidan cuál es el mejor tratamiento para el niño.
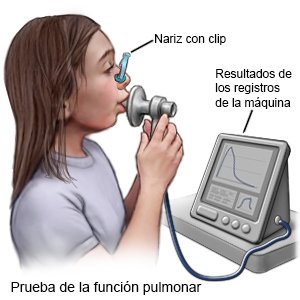
¿Cómo se trata la bronquiectasia?
- Los medicamentos tal vez ayuden a controlar los síntomas de su hijo. Los broncodilatadores ayudan a abrir las vías respiratorias de los pulmones del niño. Podrían administrarse antibióticos para tratar una infección causada por bacterias. Los corticoides y algunos tipos de antibióticos ayudan a disminuir la inflamación en las vías respiratorias del niño. Los medicamentos pueden ayudar a diluir la mucosidad en los pulmones del niño. El moco diluido puede ser más fácil de expulsar.
- Oxígeno podría administrarse para ayudar a su hijo a respirar mejor. El oxígeno también puede aliviar el trabajo que realiza su corazón y evitar que surjan más problemas respiratorios.
- La cirugía se puede utilizar para extirpar una parte del pulmón del niño que causa los síntomas. También es posible que necesite un trasplante de pulmón si los síntomas se vuelven muy graves. La cirugía también puede ser necesaria para detener el sangrado abundante en las vías respiratorias si el niño expectora mucha sangre.
¿Cómo puedo ayudar a controlar la bronquiectasia de mi hijo?
- Lleve al niño a rehabilitación pulmonar como se le indique. La rehabilitación pulmonar es un programa que puede ayudar al niño a aprender a controlar la bronquiectasia y a prevenir las exacerbaciones. El plan incluirá ejercicios aeróbicos, como caminar, nadar o andar en bicicleta. El ejercicio regular ayuda a que los pulmones del niño funcionen bien y a mantener las vías respiratorias despejadas. La rehabilitación puede ayudarle al niño a aumentar su capacidad para hacer ejercicio durante el tiempo que se le recomiende. El plan de su hijo cambiará con el tiempo a medida que empiece a hacerse responsable de su propio cuidado.

- Ayude a su hijo a mantener las vías respiratorias despejadas y abiertas. Haga que su hijo realice técnicas de desobstrucción de las vías respiratorias según sea necesario. Los médicos le enseñarán a su hijo cómo hacerlo en la rehabilitación pulmonar. Un enjuague nasal con solución salina puede ayudar a eliminar los irritantes de los senos paranasales del niño. El niño puede ayudar a que disminuya el moco bebiendo más líquidos o usando un humidificador de vapor frío.
- Ayude a su hijo a evitar el humo del cigarrillo. La nicotina y otros químicos contenidos en los cigarrillos y cigarros pueden causar daño pulmonar y empeorar sus síntomas. No fume cerca de su hijo ni permita que otros fumen a su alrededor. No permita que su adolescente fume. Solicite al médico información si su ser querido fuma y necesita ayuda para dejar de hacerlo. Los cigarrillos electrónicos o el tabaco sin humo igualmente contienen nicotina. Consulte con su médico antes que su adolescente use estos productos.
¿Qué puedo hacer para prevenir la propagación de los gérmenes?
 |
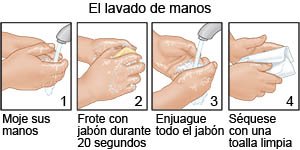
- Indique a su hijo que se lave las manos con frecuencia. Debe lavarse después de usar el baño y antes de preparar o comer alimentos. Indíquele que use agua y jabón. Muéstrele cómo frotarse las manos enjabonadas, entrelazando los dedos. Lávese el frente y el dorso de las manos, y entre los dedos. Los dedos de una mano pueden restregar debajo de las uñas de la otra mano. Enséñele a su hijo a lavarse durante al menos 20 segundos. Use un temporizador, o cante una canción que dure al menos 20 segundos. Por ejemplo, la canción del feliz cumpleaños en inglés 2 veces. Haga que su hijo se enjuague con agua corriente caliente durante varios segundos. Luego que se seque con una toalla limpia o una toalla de papel. Su hijo mayor puede usar un desinfectante de manos que contiene alcohol si no hay agua y jabón disponibles.
- Recuérdele a su hijo que se cubra al toser o estornudar. Muéstrele a su hijo cómo usar un pañuelo para cubrirse la boca y la nariz. Haga que arroje el pañuelo a la basura de inmediato. Luego su hijo debe lavarse bien las manos o usar un desinfectante de manos. Muéstrele a su hijo cómo usar el ángulo del codo si no tiene un pañuelo de papel disponible.
- Mantenga a su hijo alejado de cualquier persona que esté enferma. Haga que su hijo evite las multitudes lo más que pueda. Pídale a cualquiera que esté enfermo que no vaya a su casa.
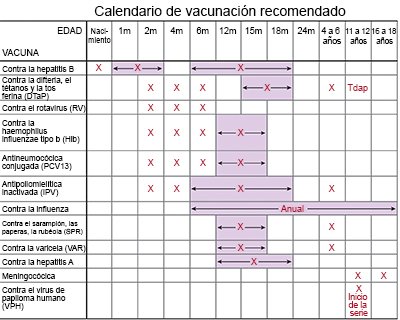
- Consulte sobre las vacunas con el médico de su niño. Las vacunas pueden ayudar a prevenir algunas infecciones pulmonares. Entre los ejemplos se incluyen la neumonía, la pertusis (tos ferina), la difteria y la influenza (gripe). Haga que su hijo se vacune contra la gripe todos los años tan pronto como se recomiende, generalmente a partir de septiembre u octubre. Los niños reciben las vacunas de manera regular durante toda la infancia. Asegúrese de que su hijo reciba todas las vacunas y las vacunas de refuerzo. Programe las dosis para ponerse al día si su hijo omite alguna de las dosis regulares.
Llame al número de emergencias local (911 en los Estados Unidos) si:
- Su hijo le surge dificultad para respirar o tiene más dificultad para respirar.
- Su hijo tiene dolor de pecho intenso.
¿Cuándo debo llamar al médico de mi hijo?
- Su hijo tose sangre.
- Su hijo está confundido o siente que se va a desmayar.
- Su hijo tiene fiebre.
- Su hijo tose más que de costumbre o su respiración es sibilante.
- Los medicamentos no alivian los síntomas del niño.
- Usted tiene preguntas o inquietudes sobre la condición o el cuidado de su hijo.
ACUERDOS SOBRE SU CUIDADO:
Usted tiene el derecho de participar en la planificación del cuidado de su hijo. Infórmese sobre la condición de salud de su niño y cómo puede ser tratada. Discuta las opciones de tratamiento con los médicos de su niño para decidir el cuidado que usted desea para él.Esta información es sólo para uso en educación. Su intención no es darle un consejo médico sobre enfermedades o tratamientos. Colsulte con su médico, enfermera o farmacéutico antes de seguir cualquier régimen médico para saber si es seguro y efectivo para usted.Learn more about Bronquiectasia En Niños
Treatment options
Care guides
Further information
Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances.
