Taquicardia Auricular
Medically reviewed by Drugs.com. Last updated on Aug 4, 2025.
LO QUE NECESITA SABER:
¿Qué es taquicardia auricular?
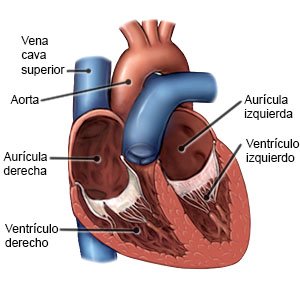
La taquicardia auricular (TA) es una afección que hace que su corazón lata más de 100 veces por minuto. La taquicardia auricular también se denomina taquicardia supraventricular. Puede ser producto de problemas con el sistema eléctrico de su corazón.
 |
¿Qué aumenta mi riesgo de taquicardia auricular?
Cualquiera de los siguientes factores puede aumentar su riesgo de presentar taquicardia auricular:
- Una afección cardíaca, hipertensión o fatiga
- Ansiedad, estrés o dolor
- Grandes cantidades de cafeína del café, té y bebidas energéticas
- Consumo excesivo de alcohol, fumar cigarrillos o usar drogas, como la cocaína
- Ciertos medicamentos, como algunos medicamentos para el corazón, broncodilatadores y descongestivos
¿Cuáles son los signos y síntomas de taquicardia auricular?
La taquicardia auricular puede presentarse sin otros síntomas. Es posible que usted pueda sentir cualquiera de lo siguiente:
- Desvanecimiento, mareo o desmayo
- Saltos de su corazón o aleteo en su pecho
- Falta de aire o incremento en la falta de aire
- Dolor, presión o tensión en su pecho
¿Cómo se trata la taquicardia auricular?
Es posible que usted necesite tratamiento si su taquicardia auricular continúa o se presenta de manera intermitente. Usted puede necesitar medicamentos, procedimientos o cirugía. Su médico podría referirlo a un cardiólogo para que le haga otros exámenes.
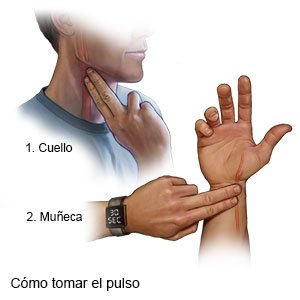
¿Cómo puedo revisar mi frecuencia cardíaca (pulso)?
Su médico le mostrará cómo revisar su pulso y con qué frecuencia debe hacerlo. Anote qué tan rápido es su pulso y si se siente regular o como que se salta latidos. También anote la actividad que estaba haciendo si su frecuencia cardíaca está por encima de 100. Traiga la información con usted a la consulta de control.
 |
¿Cómo puedo evitar o controlar la taquicardia auricular?
- Hable con su médico sobre todos sus medicamentos actuales. Es posible que cambie un medicamento si es la causa de la frecuencia cardíaca rápida. No deje de tomar ningún medicamento, a menos que su médico se lo indique.
- Tome menos cafeína. La cafeína puede aumentar su frecuencia cardíaca.
- Limite o no consuma bebidas alcohólicas. El alcohol puede aumentar su frecuencia cardíaca. Pregúntele a su médico si usted puede tomar alcohol. Puede ayudarlo a establecer límites en el número de bebidas que toma en 24 horas y en una semana. Un trago equivale a 12 onzas de cerveza, 5 onzas de vino o 1 onza y ½ de licor.
- No fume. La nicotina y otros químicos en los cigarrillos pueden dañar su corazón. Pida información a su médico si usted actualmente fuma y necesita ayuda para dejar de fumar. Los cigarrillos electrónicos o el tabaco sin humo igualmente contienen nicotina. Consulte con su médico antes de utilizar estos productos.
- No use drogas ilegales. Las drogas como la metanfetamina y la cocaína pueden aumentar su frecuencia cardíaca. Consulte con su médico si usted actualmente consume drogas ilegales y necesita ayuda para dejar de hacerlo.
- Descanse más. La fatiga puede hacer que su frecuencia cardíaca aumente.
- Consuma alimentos saludables para el corazón. Las frutas, verduras, panes integrales, productos lácteos bajos en grasa, frijoles, carnes magras y pescado son algunos alimentos saludables para el corazón. Reemplace la mantequilla y la margarina con aceites saludables para el corazón como el aceite de oliva y el aceite de canola.
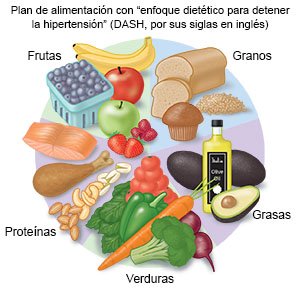
- Ejercítese regularmente y mantenga un peso saludable. Pida más información acerca de un plan de ejercicio adecuado para usted. Pregúntele a su médico cuál es el peso ideal para usted. Pídale que lo ayude a crear un plan seguro para bajar de peso si tiene sobrepeso.

- Aprenda formas de afrontar el estrés. El estrés, el miedo y la ansiedad pueden causar una frecuencia cardíaca rápida. Su médico puede recomendarle técnicas de relajación y ejercicios de respiración profunda. Su médico puede recomendarle que hable con alguien sobre su estrés o ansiedad, como un consejero o un amigo de confianza.
Llame al número local de emergencias (911 en los Estados Unidos) o pídale a alguien que llame si:
- Tiene alguno de los siguientes signos de un ataque cardíaco:
- Estrujamiento, presión o tensión en su pecho
- Usted también podría presentar alguno de los siguientes:
- Malestar o dolor en su espalda, cuello, mandíbula, abdomen, o brazo
- Falta de aliento
- Náuseas o vómitos
- Desvanecimiento o sudor frío repentino
- No es posible despertarlo.
¿Cuándo debo llamar a mi médico?
- Su pulso es más rápido de lo que se le ha indicado que debe ser.
- Tiene frecuencia cardíaca rápida a menudo.
- Se siente débil o mareado.
- Usted tiene preguntas o inquietudes acerca de su condición o cuidado.
ACUERDOS SOBRE SU CUIDADO:
Usted tiene el derecho de ayudar a planear su cuidado. Aprenda todo lo que pueda sobre su condición y como darle tratamiento. Discuta sus opciones de tratamiento con sus médicos para decidir el cuidado que usted desea recibir. Usted siempre tiene el derecho de rechazar el tratamiento.Esta información es sólo para uso en educación. Su intención no es darle un consejo médico sobre enfermedades o tratamientos. Colsulte con su médico, enfermera o farmacéutico antes de seguir cualquier régimen médico para saber si es seguro y efectivo para usted.Learn more about Taquicardia Auricular
Treatment options
Care guides
Symptoms and treatments
Further information
Always consult your healthcare provider to ensure the information displayed on this page applies to your personal circumstances.
